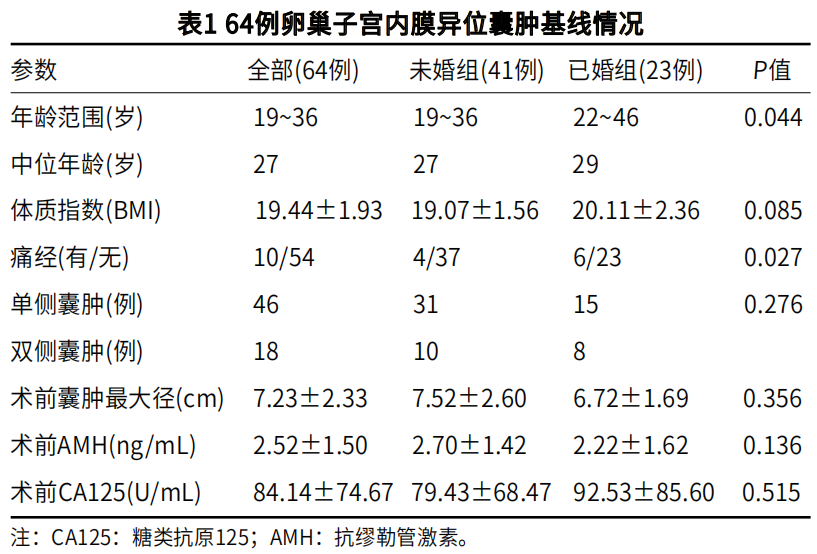
《中国CT和MRI》JUL. 2023, Vol.21, No.07 Total No.165
CT引导下穿刺置管硬化治疗卵巢子宫内膜异位囊肿的临床疗效及对卵巢储备功能影响
刘秋松 林俊威 周旭 张红建 潘恒 郭鹏 郭欢 赵一麟*
厦门大学附属中山医院肿瘤与血管介入科(福建 厦门 361004)
摘要:
目的:探讨CT引导下经皮穿刺置管硬化治疗卵巢子宫内膜异位囊肿(OEM)的临床疗效及对卵巢储备功能的影响。
方法:回顾性分析64例OEM患者资料,CT引导下经皮穿刺卵巢囊肿留置引流管,使用聚桂醇泡沫硬化治疗囊腔,分析其疾病控制情况、抗缪勒管激素(AMH)变化等情况。
结果:64例患者6个月、12个月、18个月及24个月的疾病控制率分别为100%、98.4%、96.2%及90.2%。患者术后12个月AMH水平对比术前无显著性差异(P=0.819)。无相关严重手术并发症出现。
结论:CT引导下经皮穿刺置管硬化治疗OEM安全、有效,对远期卵巢储备功能无显著性影响。
关键词:
CT;卵巢子宫内膜异位囊肿;硬化治疗;疗效分析;卵巢储备功能
DOI:10.3969/j.issn.1672-5131.2023.07.042
卵巢子宫内膜异位囊肿(ovarian endometriomas,OEM)是子宫内膜异位症最常见类型,具有侵袭性、复发性及性激素依赖等特点,可导致痛经、不孕症等,严重影响患者身心健康[1-3]。腹腔镜手术一直被视为是OEM药物治疗无效的标准治疗手段,但不可避免对卵巢储备功能产生负面影响,且术后复发者不推荐反复手术治疗[4-6]。经典超声引导下穿刺抽吸硬化治疗OEM是术后复发或者有手术禁忌者的替代方案,且对卵巢功能影响较小,但既往文献报道相关复发率仍较高[5,7]。而通过改良应用经皮穿刺置管方式,可以更加充分高效、安全地抽吸囊液,同时使用聚桂醇泡沫硬化治疗亦可提高治疗效率、减少毒副反应[8-9]。本研究通过探讨CT引导下经皮穿刺留置引流管于卵巢囊肿腔内,多次注射聚桂醇泡沫硬化治疗OEM,分析其临床疗效及对卵巢储备功能影响情况。
一、资料与方法
1.1 临床资料
回顾性分析2019年8月至2021年8月间本院介入科收治64例OEM患者资料,包括糖类抗原125(CA125)及抗缪勒管激素(AMH)、影像学检查及治疗方法等,年龄19岁~46岁,中位年龄为27岁。其中左侧、右侧及双侧的OEM分别为21例、25例及18例。依据婚姻状态分为未婚组(A组,41例)及已婚组(B组,23例),其中B组患者中7例既往已生育,8例诊断为不孕,患者基线情况见表1。入组标准:经影像学检查(彩超、CT或MRI)及卵巢肿瘤标志物检查,临床诊断为OEM;囊肿最大径≥4cm;单侧卵巢囊肿数目<3个;拒绝腹腔镜手术者或腹腔镜术后复发者。排除标准:无安全的CT引导下穿刺途径;单侧卵巢囊肿数目≥3个者;严重凝血功能障碍;影像学检查和/或卵巢肿瘤标志物检查高度怀疑卵巢肿瘤者;怀孕者。
1.2 检查及治疗方法
1.2.1 检查方法
术前常规行经腹部或经阴道彩色多普勒检查,以及卵巢肿瘤标志物检查,明确为OEM。如诊断不明确者,需行盆腔增强MRI检查进一步明确诊断,排除卵巢良恶性肿瘤等其他疾病可能[10-11]。术前常规行盆腔增强CT评估安全穿刺途径。
1.2.2 穿刺硬化治疗方法
在CT引导下使用18G PTC-B介入穿刺针(八光公司,日本),经前腹壁或者骶尾部安全穿刺途径,采用步进法精准穿刺到囊腔内,取出针芯,回抽确认囊液性状。随后经穿刺针引入0.035in-150cm亲水涂层导丝(泰尔茂公司,日本),沿导丝将6.3F或7F多侧孔猪尾型引流管(库克公司,美国)留置于囊腔内,并予以妥善固定。置管后使用生理盐水反复充分冲洗直至囊液变为清亮,随后再次复查CT以确认囊肿是否抽吸引流彻底。确认后即可经引流导管缓慢注入聚桂醇泡沫硬化剂(通过Tessari法制备,聚桂醇注射液10~20mL与空气按1:2比例混合制备[12])保留硬化治疗。囊液引流量<100mL者,使用聚桂醇注射液10mL制备泡沫硬化剂;囊液引流量≥100mL者,使用聚桂醇注射液20ml制备泡沫硬化剂。硬化治疗每天1次,共计2~3次,硬化治疗次数依据囊腔大小及囊腔冲洗液清亮程度而定。末次硬化治疗后24小时,冲洗囊腔后予以拔除引流管。术后常规将首次抽吸冲洗囊液送细胞学病理检查,以进一步排除卵巢肿瘤可能。
1.3 疗效评价及随访
1.3.1 疗效评价
术后每3个月复查彩超,评估卵巢囊肿缩小程度。疗效评价标准:卵巢囊肿完全消失者为治愈,卵巢囊肿最大径缩小>1/2者为显效,卵巢囊肿最大径缩小1/2~1/4者为有效,卵巢囊肿最大径缩小<1/4以下者或卵巢囊肿最大径增大者为无效。疾病有效控制定义为:治愈+显效+有效,即复查卵巢囊肿最大径缩小≥1/4者。术后每3个月复查CA125及AMH。
1.3.2 随访
随访方法为门诊定期随访,研究终止时间为2022年8月31日。
1.4 统计学方法
患者计量资料以(-x±s)表示,患者的计量资料组间比较采用两独立样本的非参数检验,Mann-Whitney检验行差异显著性检验。患者治疗前后计量资料比较采用重复测量资料的方差分析或多个相关样本的非参数检验。采用Kaplan-Meier法计算累及疾病控制率。采用Cox比例风险模型进行多因素回归分析,单因素分析中P<0.1为列入标准,自变量筛选采用基于偏最大似然估计的前进法(Forward:LR)进行多因素回归分析。采用SPSS 19.0软件进行统计学分析,P<0.05为差异有统计学意义。
二、 结果
2.1 疗效
64例患者在CT引导下均穿刺置管成功,其中15例(23.4%)经前腹壁穿刺置管,49例(76.6%)经臀部穿刺置管(图1)。左、右侧卵巢囊肿穿刺置管硬化治疗分别为26例、29例,双侧卵巢囊肿分别穿刺置管硬化治疗为9例。所有患者术后冲洗囊液脱落细胞学病理检查均未查见肿瘤细胞。64例患者术后随访时间12~36个月,平均随访时间27.1个月。
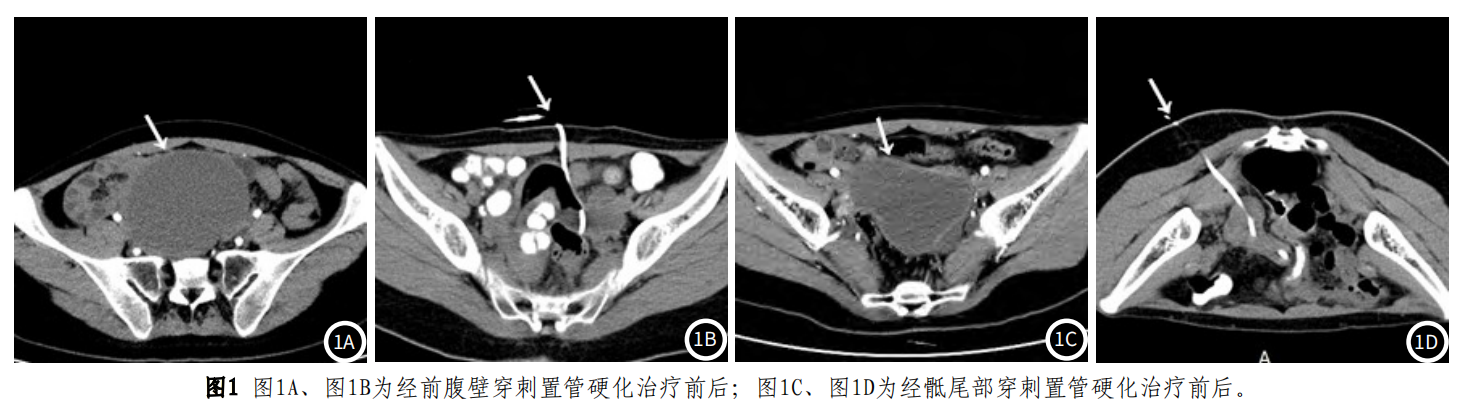
64例患者术前、术后6个月及12个月的卵巢囊肿最大径详见表3,经重复测量数据的方差分析结果显示术前与术后6个月、术后12个月的囊肿最大径差异有统计学意义(均P<0.001),而术后6个月与术后12个月的囊肿最大径差异无统计学意义(P=0.187)。64例患者术前、术后6个月及12个月的CA125水平详见表3,经重复测量数据的方差分析结果显示术前与术后6个月、术后12个月的CA125水平差异有统计学意义(均P<0.001),而术后6个月与术后12个月的CA125水平差异无统计学意义(P=0.105)。术后6个月疗效评价情况:治愈31例(48.4%),显效26例(40.6%),有效7例(10.9%)。术后12个月疗效评价情况:治愈35例(54.7%),显效18例(28.1%),有效9例(14.1%),无效2例(3.1%)。64例患者6个月、12个月、18个月及24个月的疾病控制率分别为100%、98.4%、96.2%及90.2%。A组患者6个月、12个月的疾病控制率分别为100%、95.5%。B组患者6个月、12个月的疾病控制率分别为96.7%、77.8%。A、B两组患者疾病控制情况对比无显著性差异(Kaplan-Meier法,Log Rank检验,P = 0.074),详见图2。
2.2 卵巢储备功能变化情况
64例患者术前、术后6个月及12个月的AMH水平详见表3,经重复测量数据的方差分析结果显示术后6个月与术前、术后12个月的AMH水平差异均有统计学意义(分别P=0.008,P<0.001),而术前与术后12个月的AMH水平差异无统计学意义(P=0.819)。64例患者术后6个月的AMH水平较术前下降14.2%,而术后12个月AMH水平恢复至术前水平。
A组、B组各个时间点间的AMH水平,采用多个相关样本的非参数检验(Friedman 检验)结果显示均存在统计学差异(χ2=9.561,P=0.008; χ2=8.198,P=0.017),详见表4。A组、B组患者术后6个月的AMH水平较术前下降分别为13.7%、16.2%。
2.3 Cox多因素回归分析
将年龄、BMI指数、婚姻状态、生育情况、痛经情况、卵巢囊肿位置、卵巢囊肿直径、术前AMH水平、术前CA125水平纳入Cox多因素回归分析,结果显示:痛经为独立预后不良因素(OR=13.182,P=0.040),而CA125≤35U/L为独立预后保护因素(OR=0.071,P=0.039),详见表2。


2.4 术后受孕情况
本研究中B组中18例患者术后近期有生育要求,其中12例成功妊娠(其中11例自然受孕,1例试管助孕),妊娠成功率为66.6%。
2.5 术后并发症情况
术后常见不良反应为发热、疼痛,未出现肠道穿孔、盆腹腔脏器出血、硬化剂外溢等严重并发症。术后发热发生率为59.4%(38/64),一般以术后第1天最为常见,多为一过性中低热,经物理降温处理多可缓解。术后疼痛发生率为51.6%(33/64),疼痛程度绝大部分轻微,少数经口服非甾体类消炎镇痛药物即可缓解。
三、讨论
子宫内膜异位症(内异症)是雌激素依赖的慢性疾病,在育龄期女性中发病率达约10~15%,主要引起痛经、慢性盆腔疼痛和不孕等症状[1]。内异症虽为良性疾病,但具有类似恶性肿瘤生物学行为特点[13-14],术后年复发率约10%,2年平均复发率20%(0~89%),5年的平均复发率为50%(15%~56%)[1]。OEM是内异症最为常见类型,约占17~44%。临床治疗决策需权衡各种风险及获益,根据不同的临床问题、不同的年龄阶段进行综合评估并制定个体化治疗方案,以有效控制疼痛、减少和预防复发的同时保护患者生育功能[2]。
经典的超声引导下OEM穿刺抽吸囊液,使用无水乙醇硬化囊腔,临床疗效肯定,但在硬化治疗过程或者拔针后容易出现硬化剂外溢风险,导致剧烈疼痛及盆腔炎等相关风险[7,15],而通过改良为穿刺留置引流管方式,不仅更加有效硬化治疗囊腔,同时有效避免囊液及硬化剂外渗风险,显著提高治疗安全性[8]。本研究通过CT引导经皮穿刺留置多侧孔猪尾型引流管,可以更加充分有效抽吸、冲洗囊腔,并可多次注射聚桂醇泡沫硬化剂治疗,以更加彻底硬化治疗囊壁,有效粘闭囊壁从而显著提高疗效,同时有效避免治疗过程中囊液及硬化剂外渗风险,显著提高安全性。另外聚桂醇注射液制备为泡沫硬化剂后可以显著减少硬化剂使用剂量、提高硬化效率,有效减轻硬化治疗所致的疼痛、发热等毒副反应[9,12,16]。本组研究结果显示64例患者1年及2年的疾病控制率分别为98.4%、90.2%,与文献报道的腹腔镜手术、超声介入无水乙醇硬化治疗OEM的疗效相近[1,5,17],有效降低治疗损伤,且无相关严重并发症发生。A、B两组患者疾病控制情况对比虽未达到统计学差异(P=0.074),随随访观察时间延长可见B组患者疾病控制率仍有明显下降趋势,提示可能与痛经情况、病程时间等相关因素有关。
本研究Cox多因素回归分析示痛经为独立预后不良因素(OR=13.182,P=0.040),痛经不仅是OEM常见临床症状之一,亦是内异症复发的高危因素[14]。OEM患者CA125水平与卵巢囊肿局部炎性反应程度、卵巢囊肿大小、痛经、合并子宫腺肌病等情况相关,可作为疾病转归监测手段[19-20],本研究结果显示术后6个月患者CA125水平显著性降低并持续稳定,亦佐证介入硬化疗效的持续稳定性。而术前CA125≤35U/L为独立预后保护因素(OR=0.071,P=0.039),提示术前病情程度及是否合并其他内异症与疗效预后相关[21]。
大量循证医学证据已经证实OEM手术对卵巢储备功能的负面影响,单侧OEM术后的AMH下降30%,双侧OEM术后的AMH下降44%。反复手术对卵巢储备功能影响更加明显,甚至2.4%的OEM患者术后发生卵巢早衰,故复发性OEM直径<4cm者优先考虑药物治疗,对于囊肿较大,卵巢储备功能下降的患者也可以考虑超声引导下穿刺治疗[1,18]。本研究结果显示全部患者术后6个月的AMH水平较术前下降14.2%,其中A组、B组患者术后6个月的AMH水平较术前下降分别为13.7%、16.2%。而全部患者术后12个月AMH水平恢复至术前水平(P=0.819),说明本研究治疗方式对卵巢储备功能无明显远期影响,分析其原因:①穿刺置管仅经过囊壁组织,并对正常卵巢组织造成直接损伤。②聚桂醇硬化剂仅硬化破坏囊肿内侧壁,渗透破坏深度相对有效,难以损伤穿透囊肿厚壁到达正常卵巢组织,因此对卵巢功能影响较小[9]。③消除卵巢囊肿减少卵巢皮质影响、破坏,卵巢功能得以修复改善[22]。④部分患者术后口服地诺孕素辅助治疗,可能短暂性抑制AMH水平[23]。
本研究64%患者未婚(A组),暂无生育要求,且担心腹腔镜手术对卵巢功能影响从而选择介入硬化治疗[24-25]。其中部分患者不适合经阴道超声引导下硬化治疗,通过采用经骶尾部皮肤途径穿刺而获得治疗机会,使得此类情况患者避免腹腔镜手术创伤。对于术后暂无生育要求的OEM患者,更需要关注术后长期管理,保护生育、预防复发[1]。本组研究患者术后6个月与1年的治愈率分别为48.4%(31/64)及54.7%(35/64),与部分患者术后应用药物维持治疗相关可能[26]。
本研究中18例已婚患者术后短期内有生育需求,其中12例成功受孕,妊娠成功率66.6%,与既往文献报道数据相近[27]。对于有迫切生育需求或希望有效保护卵巢储备功能的OEM患者,介入穿刺置管硬化治疗相对于腹腔镜手术或许是更好的治疗选择,术后可自然备孕或者辅助生殖助孕。受限于本研究为回顾性研究,且随访时间较短,仍需追踪其他患者生育方面的长期随访数据,以进一步评估该治疗方式对远期生育功能影响情况。
综上所述,CT引导下穿刺置管,使用聚桂醇泡沫硬化剂治疗OEM临床疗效确切,对卵巢储备功能无远期显著性影响,为部分希望有效保护卵巢储备功能的OEM患者提供替代疗法。