《血管与腔内血管外科杂志》2022年6月第8卷第6期
大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射治疗大隐静脉曲张的临床疗效
郭巍 1,卞策 1,王佳楠 2,韩冰 1,孙立凤 1,贾新宽 1
摘要:
目的:探讨大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射治疗大隐静脉曲张的临床疗效。
方法:收集2021年3月至2021年9月于火箭军特色医学中心行大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射的30例大隐静脉曲张患者为观察组,收集2021年3月之前于火箭军特色医学中心行常规大隐静脉主干剥脱侧支泡沫硬化剂注射的30例大隐静脉曲张患者为对照组。比较两组患者手术时间、泡沫硬化剂用量、并发症(血栓性静脉炎、皮肤色素沉着)发生率、二次干预率。
结果:观察组患者泡沫硬化剂用量少于对照组患者,差异有统计学意义(P<0.05)。观察组患者并发症总发生率为10.0%(3/30),低于对照组的20.0%(6/30),二次干预率低于对照组患者,但差异均无统计学意义(P>0.05)。术后,两组患者均未出现干咳、胸闷及下肢深静脉血栓等不良反应。
结论:大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射治疗大隐静脉曲张疗效满意,操作方便,值得进一步推广。
关键词:
下肢静脉曲张;泡沫硬化剂;红外线
文献编号:
doi: 10.19418/j.cnki.issn2096-0646.2022.06.01
大隐静脉曲张是血管外科常见的疾病,发病率约为10%[1],易感因素包括患者职业、性别、妊娠等,常见症状有静脉曲张、下肢肿胀、疼痛、腿部色素沉着、瘙痒、湿疹样改变以及溃疡形成,治疗方法包括经典的高位结扎抽剥术、腔内热闭合技术、常温闭合技术。大隐静脉高位结扎抽剥脱术是治疗静脉曲张的经典方案,疗效可靠,侧支静脉曲张泡沫硬化剂的使用避免了热消融和剥脱术相关的神经损伤因而得到临床上推荐 [2]。大隐静脉主干剥脱术联合膝下侧支静脉硬化剂注射治疗在没有热消融设备的情况下是一种安全有效的治疗选择,治疗过程中,曲张静脉及亚临床曲张静脉的定位、硬化剂与曲张静脉充分接触均对中远期疗效起到重要作用。曲张静脉硬化治疗常见的引导定位方法包括超声和数字减影血管造影(digital subtraction angiography,DSA )[3], 近年研究发现,红外线成像仪可以识别0.06 ℃的温差,临床上常用于测定皮瓣皮温及评估血供情况[4-5]。鉴于此,本研究旨在探讨大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射治疗大隐静脉曲张的临床疗效,现报道如下。
一、资料与方法
1.1 一般资料
收集2021年3月至2021年9月于火箭军特色医学中心行大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射大隐静脉曲张患者为观察组,收集2021年3月之前于火箭军特色医学中心行常规大隐静脉主干剥脱侧支泡沫硬化剂注射的大隐静脉曲张患者为对照组。纳入标准:确诊为下肢静脉曲张,临床表现-病因学-解剖学-病理生理学(clinical etiology anatomy pathophysiology,CEAP)分级为2~4级,单侧肢体病变;对泡沫硬化剂无过敏现象;既往无手术及硬化剂治疗史;下肢深静脉功能正常。排除标准:合并严重血液系统疾病;伴肝、肾、心等重要器官疾病;合并血液系统、代谢系统、免疫系统等疾病;合并先天性深静脉瓣畸形或功能不全。根据纳入与排除标准,最终纳入60例大隐静脉曲张患者,观察组和对照组各30例。观察组中,男性21例,女性9例;年龄28~74岁,平均(55.0±11.6)岁;临床表现-病因学-解剖学-病理生理学(clinical etiology anatomy pathophysiology,CEAP)分级:C2级9例,C3级15例,C4级6例。对照组中,男性18例,女性12例;年龄21~76岁,平均(54.1±11.1)岁;CEAP分级:C2级10例,C3级13例,C4级7例。两组患者性别、年龄、CEAP分级比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 对照组
术前通过超声定位标记大隐静脉、交通支开口及曲张静脉,患者均采用腰硬联合麻醉方式,麻醉成功后取平卧位,采用常规方法对患者大隐静脉主干及其5个属支进行高位结扎,并用剥脱器将大隐静脉剥脱至膝下5 cm处,剥脱隧道予以压迫止血。使用24 G套管针分点在下肢各处对已标志好的曲张静脉行静脉穿刺,回抽见血后固定。将2 ml液体聚桂醇和8 ml空气通过三通开关充分混合,按1 ∶ 4混合成白色泡沫。经套管针注射,超声下见泡沫硬化剂弥散良好,静脉闭合停止,依次硬化所有标记静脉,药物注入时注意压迫穿静脉体表标记处,防止硬化剂进入深静脉,药物注入结束后辅助足部反复背屈以排除可能进入深静脉的硬化剂,予弹力绷带加压包扎下肢,术后给予足底泵治疗促进静脉回流,6 h后下地行走。术后1个月门诊复诊,评估并发症发生情况及是否需要再次干预,对明显残存的曲张静脉予以再次硬化治疗。
1.2.2 观察组
大隐静脉主干处理同对照组,在处理小腿曲张静脉时采用LT3红外热像仪(购自浙江大立科技股份有限公司)引导穿刺,其是一种手持式机器,最近测温距离10 cm,测温范围-20~350 ℃,可识别0.06 ℃的温差,液晶屏显示。由于曲张静脉与周围组织存在温度差,因此可以通过热像图发现静脉曲张。注入硬化剂阶段通过曲张静脉走行红外影像的变化判断硬化剂的分布,在硬化剂弥漫边界到达事先标记的穿静脉位置时停止注射,越过穿静脉重复上述硬化操作直至所有标记曲张静脉治疗完成,术后处理同对照组。
1.3 观察指标
比较两组患者手术时间、泡沫硬化剂用量、并发症(血栓性静脉炎、皮肤色素沉着)发生率、二次干预率、不良反应发生情况。二次干预指第1次注射治疗后1个月仍然有较明显的曲张畸形,给予再次硬化治疗。
1.4 统计学方法
应用SPSS 23.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(-x±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
二、 结果
2.1 红外线引导在大隐静脉曲张硬化治疗中的应用
亚临床曲张静脉红外成像表现为较粗的直径和较高的温度(图1)。注射硬化剂过程中,红外线视图下可见向静脉腔内注入温度较低的泡沫硬化剂时,硬化剂到达的血管部分温度降低,呈现出颜色的变化,可见硬化剂沿血管呈网状分散(图2A),也可沿直行血管逐渐分散,还可观察到硬化剂被分支分流的现象(图2B)。一旦出现硬化剂外溢,硬化剂将失去血管走行样分散影像,形成一团聚积在穿刺点周围(图3)。



2.2 观察指标的比较
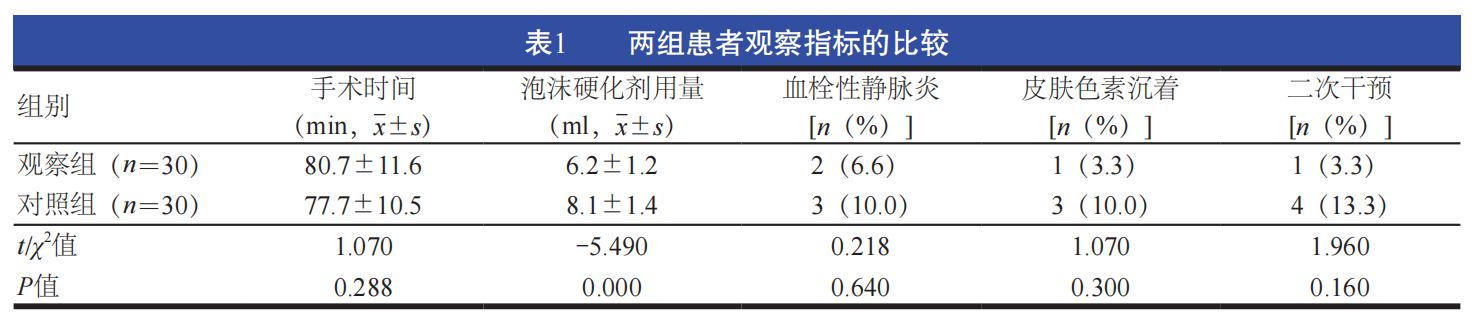
两组患者的手术时间比较,差异无统计学意义(P>0.05)。观察组患者泡沫硬化剂用量少于对照组患者,差异有统计学意义(P<0.05)。观察组患者并发症总发生率为10.0%(3/30),低于对照组的20.0%(6/30), 二次干预率低于对照组患者,但差异均无统计学意义(P>0.05)。术后,两组患者均未出现干咳、胸闷及下肢深静脉血栓等不良反应。(表1)
三 、讨论
大隐静脉曲张的治疗日渐微创化,其中热消融术逐渐成为其首选方案,但热消融设备及耗材的费用使其临床应用受到限制,尤其在一些粗大的静脉曲张患者中,传统剥脱术仍是其最佳的选择之一[2, 6]。泡沫硬化剂具有使用方便、可重复性强、可保护隐神经、无切口等优点,被推荐应用于轻症静脉曲张和手术的辅助治疗,处理术后残留的曲张静脉以及非隐静脉主干的大口径曲张静脉[7-8]。在已经全面普及热闭合及常温闭合技术的欧美国家一般认为,直径>12 mm的静脉宜选择腔内热闭合技术,尤其是膝上、长段、非扭曲静脉;而对于直径在5~12 mm的静脉,尤其是短段曲张静脉、浅表扩张血管、膝下段大小隐静脉主干、C5~C6级患者的溃疡区域血管,可选择硬化剂闭合技术[1-3],多种方法相互配合的硬化剂治疗在临床上取得了良好的疗效[9-10]。
泡沫硬化剂因其使用量少,与血管内壁接触面积大,疗效显著,已成为硬化治疗的主要方案[11]。泡沫硬化剂治疗的并发症包括过敏反应、深静脉血栓和肺栓塞、一过性颅神经症状、血肿、血栓性静脉炎、色素沉着以及残余曲张静脉等,通常与硬化剂用量、分布、血管穿刺损伤有关[12]。指南中推荐使用泡沫硬化剂治疗时,应该在超声引导下进行[2-3]。超声引导泡沫硬化治疗大隐静脉曲张时,可监测泡沫硬化剂的分布情况,明确进针部位,评估硬化疗效[7, 13-14]。超声需要在相关的专业人员和机器配合下进行,其追踪直行静脉效果较好,但对于迂曲成团的曲张静脉很难做到实时观察硬化剂的分布情况,另外,超声的使用还有可能增加患者发生感染的风险[12]。DSA引导下泡沫硬化剂治疗通常应用于大隐静脉主干[15-17],引导硬化治疗的效果与超声相当[18],但对于小腿静脉应用受限,而且受射线损伤以及场地设备等影响,难以推广,所以临床上需要寻找一种简便、易行且能够辅助曲张静脉硬化治疗的方法。
本研究结果显示,两组患者疗效、并发症发生率均无显著差异,说明大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射治疗大隐静脉曲张患者的临床疗效满意,取得了与超声引导硬化治疗相同的效果。观察组患者泡沫硬化剂用量少于对照组患者,表明红外线引导的观察范围更广,是从“面”的角度观察,而超声的引导通常是从“线”的角度观察,从而在治疗上带来了一些优势:首先,在治疗方案制定阶段,可以对曲张静脉团相关的亚临床曲张静脉进行仔细的分析,同超声引导的定位相比,红外线引导能够在较大范围内系统地观察曲张静脉团、周围曲张静脉以及亚临床曲张静脉的分布,所以定位更加方便、快捷、全面,而与曲张静脉团相联系的亚临床静脉有可能是静脉曲张的流入血管[19-20],因此,对近心端的亚临床曲张静脉进行穿刺硬化治疗可避免复发。其次,在治疗过程中,红外线引导可以非接触性观察到硬化剂在血管内弥散的范围和到达的部位,且不影响硬化剂的弥散。本研究结果显示,硬化剂注入曲张静脉后在各个分支中的分散速度不同,仅通过超声的引导情况给药有可能出现硬化剂过量或不足。本研究中部分患者硬化剂注入后出现分支分流的现象,此时红外线的引导可在兼顾较大侧支与其分支硬化剂分散的情况下充分硬化后在分支交界以远重新穿刺,既兼顾了分支的硬化治疗,减少了术后复发机会,又节省了硬化剂用量。再次,以往的手术中并不能早期发现硬化剂外渗情况,只能通过术者的手感仔细体会有无阻力增加的情况,触摸穿刺部位有无肿痛和捻发感[9]。而红外线引导可以及时观察到硬化剂外渗的情况,及时停止操作,从而减轻造影剂外渗引起的色素沉着。但本研究样本量较少,随访时间也较短,尚需加大样本量进一步开展相关临床研究。
红外线引导技术具有一定的局限性:(1)膝上大隐静脉表面皮下组织较厚,与周围组织温度差不大,不能应用本方法;(2)直径<1 mm的静脉,目前所用的这款红外测温仪也不能显示出与周围组织的区别;(3)红外线可观察到静脉溃疡周围的静脉,但是不能区分溃疡病变范围内的血管,也不能处理穿支静脉,不适宜应用于C5~C6级静脉曲张患者。综上所述,大隐静脉主干剥脱联合红外线引导下侧支泡沫硬化剂注射治疗大隐静脉曲张可以减少造影剂的用量,疗效与超声引导相当,设备简单、操作方便,值得在临床上进一步推广应用。











