《医药前沿》2023年3月 第13卷第9期
超声介入下聚桂醇辅助清宫术在剖宫产后子宫瘢痕妊娠患者治疗中的应用效果观察
陈禄凑1,裘桂静2,庞心念1
(1 天台县人民医院超声科 浙江 台州 317200)
(2 天台县人民医院妇产科 浙江 台州 317200)
摘要:
目的:观察术前超声介入下聚桂醇硬化辅助清宫术治疗Ⅰ型、Ⅱ型剖宫产后子宫瘢痕妊娠患者中的应用效果。
方法:选择 2017 年 8 月—2021 年 12 月天台县人民医院收治的剖宫产后子宫瘢痕妊娠Ⅰ、Ⅱ型患者共 62 例,根据术前预处理方式将患者分为研究组(n = 30)和对照组(n = 32)。研究组采用术前超声介入下聚桂醇硬化预处理后行清宫手术,对照组采用术前子宫动脉栓塞治疗后行清宫手术,比较两组的相关指标。
结果:①研究组患者手术时间、住院时间,住院费用均少于对照组,差异有统计学意义(P < 0.05);两组术中出血量、术后 1 d 血 β-HCG 下降率、血 β-HCG 转阴时间、月经恢复时间比较,差异无统计学意义(P > 0.05)。②研究组根据 Adler 分级标准细分为少血供组和富血供组,富血供组术前血 β-HCG 水平高于少血供组,差异有统计学意义(P < 0.05)。但两组 CSP 分型差异、停经时间、孕囊直径、术中出血量比较,差异无统计学意义(P > 0.05)。
结论:采用术前超声介入下聚桂醇硬化对Ⅰ型、Ⅱ型 CSP 患者进行预处理,更能预防大出血、减轻患者经济负担、促进快速恢复,同时辅助清宫术治疗可被具备超声介入条件的基层医院应用。
关键词:
剖宫产后子宫瘢痕妊娠;清宫术;聚桂醇硬化剂
剖宫产切口瘢痕妊娠(C-section scar pregnancy, CSP)因其可能引起术中术后致命性大出血、子宫破裂甚至子宫切除等严重并发症受到临床医生的重点关注。大量研究指出,CSP 的直接诱因是剖宫产后前壁切口处肌层缺损 [1]。随着剖宫产率不断提高,CSP 的发生率也随之明显上升,2014 年上海仁济医院研究报道门诊 CSP发生率在 10 年内增加近 4 倍 [2]。目前,临床已经提出了多种治疗措施来管理 CSP,但在患者安全性和治疗有效性的最佳方案尚未统一,因此,如何有效治疗 CSP 至关重要。目前已有三甲医院应用聚桂醇硬化治疗 CSP 的报道 [3],但大多研究未对 CSP 血供特点进一步分析,且基层医院开展超声介入下聚桂醇辅助治疗 CSP 的相关研究较少见报道。本文比较术前超声介入下聚桂醇硬化辅助清宫术与术前行子宫动脉栓塞(uterine artery embolization, UAE)治疗再清宫术在Ⅰ型、Ⅱ型剖宫产后子宫瘢痕妊娠中的应用效果,现报道如下。
一、资料与方法
1.1 一般资料
选择 2017 年 8 月—2021 年 12 月天台县人民医院收治的剖宫产后子宫瘢痕妊娠Ⅰ、Ⅱ型患者共 62 例,根据术前预处理方式将患者分为研究组(n = 30)和对照组(n = 32)。研究组实施术前超声介入下聚桂醇硬化预处理后行清宫术;对照组术前实施子宫动脉栓塞治疗后行清宫术。两组停经时间、孕囊直径、术前血 β-HCG 等一般资料比较,差异无统计学意义(P>0.05),具有可比性。经天台县人民医院伦理委员会批准(伦理审批号:IRB-2021-0047),所有患者术前理解并均签署知情同意书。
纳入标准:①符合上述Ⅰ型、Ⅱ型 CSP 分型标准,超声典型表现及分型标准符合《剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)》[4];②肝肾功能正常;③患者依从性好,所有临床随访资料完整。排除标准:①合并重要脏器功能障碍者;②Ⅲ型 CSP 者;③存在清宫术禁忌证;④对聚桂醇等药物过敏者;⑤有急性感染者;⑥患者依从性差,临床随访资料缺失。CSP 诊断金标准:以手术病理结果为准。
1.2 方法
(1)超声介入下聚桂醇辅助清宫术:①采用 21 G PTC 针在经阴道穿刺架引导下(GE LOGIQ E9,频率5 MHz ~ 9 MHz)对孕囊及肌层周围缓慢多点、少量局部注射聚桂醇(每个注射点用药少于 0.5 mL,总量不超过 10 mL),直至二维超声下可见到孕囊周边或肌层内出现环状或片状高回声,彩色超声多普勒显示孕囊周边血流信号明显减少或者消失,则停止注射。②于注射后 3 ~ 24 h 进行清宫术。(2)子宫动脉栓塞联合清宫术:①基于改良 Seldinger 法行股动脉穿刺,在导丝引导下置入 5F 导管,行双侧子宫动脉超选择插管。②造影确认双侧子宫动脉走行及孕囊血供后,分别给予适量的甲氨蝶呤(100 ~ 150 mg)、吸收性明胶海绵颗粒(径长560 ~ 710 μm)进行双侧子宫动脉栓塞,重复造影保证子宫动脉血流明显减少。在 3 ~ 24 h 后进行清宫术。
1.3 观察指标
(1)血流信号分级评估参照 Adler 分级标准 [5]:0 级表示无明显血流信号;Ⅰ级表示存在少量血流,即1 ~ 2 处点棒状血流信号;Ⅱ级表示中量血流,可见一条主要血管或 3 ~ 4 处点状血管;Ⅲ级表示丰富血流,可见 2 条长血管或 4 条以上血管。研究组再进一步分组,0-I 级为少血供组,Ⅱ -III 级为富血供组。(2)随访观察:①统计纳入患者一般资料,包括年龄、停经时间、剖宫产次数、距上次剖宫产时间;②完善术前相关参数,包括血 β-HCG 值、孕囊相关参数(孕囊直径、分型、血流信号分级等);③术中及术后参数,包括清宫术中出血量、血 β-HCG 水平变化情况(每周门诊随访直至恢复正常,血 β-HCG 转阴时间)、术后 1 d 血 β-HCG 下降幅度 [(术前 - 术后)/ 术前 ×100%]、住院时间、住院费用、月经恢复时间。
1.4 统计学方法
使用 SPSS 22.0 统计软件进行数据处理。符合正态分布的计量资料采用均数 ± 标准差(-x±s)表示,行 t 检验;计数资料用频数和百分率 [ n(%)] 表示,组间比较采用χ2 检验。P < 0.05 表示差异有统计学意义。
二、结果
2.1 两组临床疗效比较
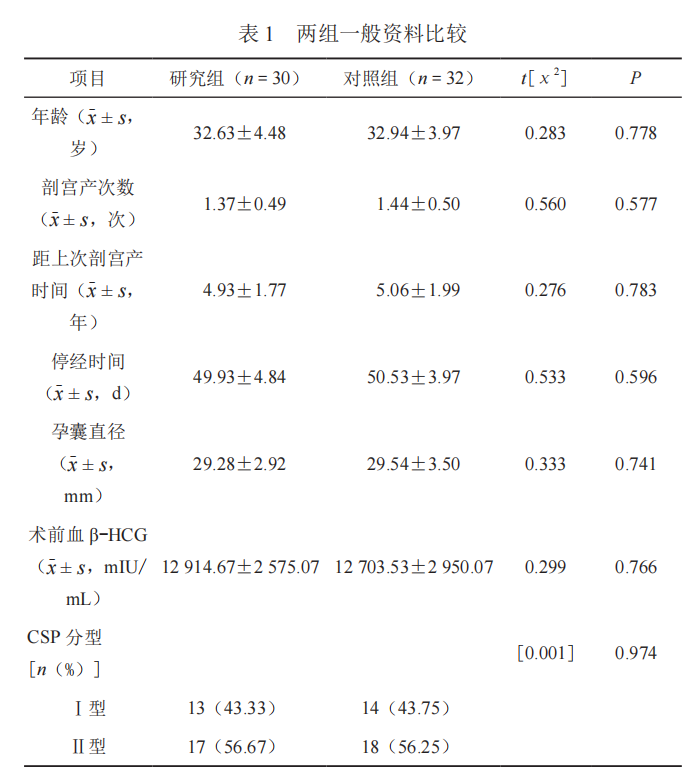
术后,研究两组手术时间、住院时间均短于对照组,差异有统计学意义(P<0.05);研究组住院费用低于对照组,差异有统计学意义(P<0.05);两组术中出血量、术后血 β-HCG 及月经恢复时间比较,差异无统计学意义(P > 0.05),见表 2。
2.2 血供情况对超声介入聚桂醇硬化辅助清宫术治疗 CSP 的影响
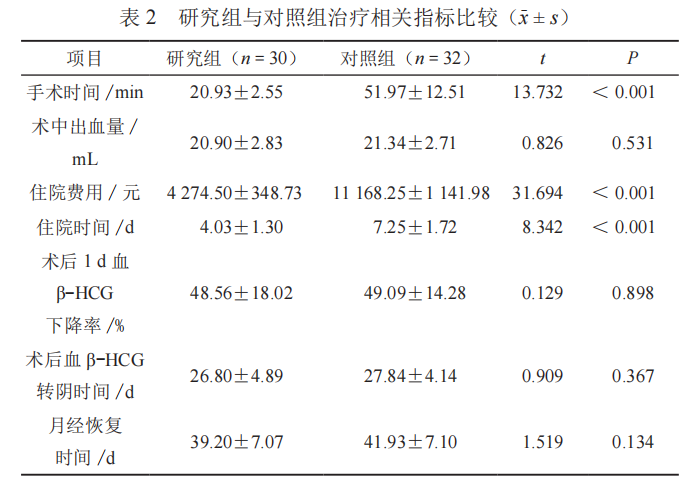
研究组中,对比少血供组,富血供组的术前血β-HCG 明显增高 (P < 0.05),进一步比较供血情况与CSP 分型差异无统计学意义(P > 0.05),而两组在孕囊直径、停经时间、术中出血量无统计学差异(P>0.05),见表 3。
三、讨论
随着医疗水平提高,乔杰等 [6] 在《柳叶刀》提出“我国的剖宫产率位居亚洲国家之首,在 2008 年—2018 年期间从 28.8% 上升至 36.7%”,而 CSP 的直接诱因是剖宫产后切口处瘢痕缺损 [1],2018 年 Cali G 等 [7] 报道 CSP发生率约 1/2 000。CSP 作为一种较难处理的异位妊娠,因孕囊不易与瘢痕处肌层分离而行盲目刮宫的话,易发生子宫破裂、人流术中或术后失血性休克等严重并发症,危及患者生命。目前,其主要治疗方案包括药物、手术或联合治疗,超声引导下清宫术的选择较为普遍,但需结合术前出血预处理。UAE 阻断子宫的主要供血,可达到有效预防清宫术期间大出血的目的,有学者 [8]提出“子宫动脉栓塞术辅助清宫术可作为预防早期 CSP 大出血的标准方案”,该方案有明显的并发症,文献报道其发生率为 8.3 ~ 71.4%[9],如术后发热腹痛、子宫坏死、潜在的卵巢功能减退甚至闭经等 [ 10]。UAE 要求医院具备血管介入治疗的条件,基层医院普及困难。
近年来,因微创并发症少、恢复快、操作简单等优势,超声介入下聚桂醇注射应用于子宫肌瘤、内异囊肿等疾病效果确切,受到妇科医生和患者的广泛认可 [11-12],目前也有聚桂醇作为硬化剂用于 CSP 的报道 [3],但大多未对 CSP 血供特点进一步分析,同时受技术条件等多因素影响,很少有基层医院开展超声介入下聚桂醇治疗 CSP的相关报告。对研究组少血供组和富血供组进行比较,结果显示,少血供组和富血供组术中出血量比较,差异无统计学意义(P> 0.05)。分析原因,可能由于聚桂醇使孕囊附着处及周边肌层的血管内皮损伤,引起孕囊局部血管硬化,减少供血进而发挥压迫止血的作用,能有效减少患者术中出血量,一定程度证明术前进行超声介入下聚桂醇注射预处理,可有效降低清宫术中大出血的风险。富血供组的术前血 β-HCG 明显高于少血供组,差异有统计学意义(P < 0.05);两组停经时间、孕囊直径比较,差异无统计学意义(P > 0.05),可能与孕囊异常着床但活性较高有关。研究组中进一步比较供血情况与 CSP 分型,差异无统计学意义(P > 0.05),存在一定的交叉部分,但Ⅰ型仍多表现为少血流信号,Ⅱ型多表现为富血流信号,这可能与孕期过程中孕囊附着于瘢痕处的滋养层重塑血管床后使得异常血流流向孕囊周边 [13]。
基于术前两种预处理方式的不同,对比研究组和对照组的术中出血量、术后血 β-HCG 及月经恢复时间差异无统计学意义(P > 0.05),与既往研究结果一致 [3,14],一定程度证明超声介入下局部聚桂醇药物注射联合清宫术治疗 CSP 疗效显著、安全微创。
综上所述,选择术前超声介入下聚桂醇硬化对Ⅰ型、Ⅱ型 CSP 患者进行预处理,较 UAE 更能预防大出血、减轻患者经济负担、促进快速恢复,同时辅助清宫术治疗更适合具备超声介入条件的基层医院广泛开展。本文存在一定局限性:①需增加样本量以完善血供情况对疗效的评估;②因清宫手术安全性等因素影响,入选研究对象为Ⅰ型、Ⅱ型 CSP 患者,未纳入Ⅲ型患者,需后期丰富手术方式、分型,增加基层医院开展此项技术的经验。










