发布时间:2022-04-24 16:57:48 来源: 浏览次数:953
《中华医学超声杂志(电子版)》2021年10月第18卷第10期
超声引导经皮穿刺聚桂醇硬化治疗症状性子宫肌瘤的临床应用
吕祝英、黄品同、雷志锴、楼军、孔凡雷、陈龙
摘要:
目的:探讨超声引导下经皮穿刺聚桂醇硬化治疗症状性子宫肌瘤的临床应用。
方法:选取杭州市肿瘤医院2017年1月至2019年6月收治的症状性子宫肌瘤患者63例,所有患者均接受超声引导下经皮穿刺聚桂醇硬化治疗。分别于术前及术后1、3、6、12个月行常规超声和超声造影检查,测量瘤体体积,计算瘤体体积缩小率(FSR)并进行症状严重程度评分(SSS)。根据彩色多普勒血流成像分级将子宫肌瘤分为Ⅰ级、Ⅱ级和Ⅲ级供血组,根据子宫肌瘤术前肌瘤最大直径分为直径<3 cm组、3~5 cm组和>5 cm组,根据瘤体类型分为浆膜下肌瘤组、肌壁间肌瘤组和黏膜下肌瘤组,采用秩和检验比较不同瘤体血供组、瘤体大小组及瘤体类型组间的FSR的差异。
结果:所有患者瘤体硬化治疗术后瘤体体积呈持续缩小趋势,术后1、3、6、12个月的FSR中位数分别为16.98%、51.69%、68.07%、80.83%。术后3、6、12个月SSS中位数较术前(中位数为28.13分)显著下降(中位数分别为21.88分,12.50分,9.38分),差异有统计学意义(Z=-6.990、-9.035、-9.464,P均<0.001)。各亚组间比较结果显示:Ⅲ级血供组、>5 cm组肌瘤及浆膜下肌瘤组的FSR最低,Ⅲ级血供组FSR中位数为78.16%,>5 cm组肌瘤FSR中位数为66.35%,浆膜下肌瘤组FSR中位数为76.97%。术中及术后出现无需治疗的不良反应者19例(30.1%,19/63),无其他严重并发症发生。
结论:超声引导下经皮穿刺聚桂醇硬化治疗症状性子宫肌瘤创伤小、效果确切、并发症少,但对>5 cm、血供丰富或浆膜下肌瘤疗效欠佳。
关键词:
子宫肌瘤; 聚桂醇; 硬化
子宫肌瘤是女性生殖系统中最常见的良性肿瘤,由平滑肌细胞和结缔组织所构成,好发于育龄女性,常在盆腔其他疾病检查时于超声检查中被发现,多数患者无任何症状且无需处理,但随着瘤体增大,部分患者会出现腹部肿块、压迫感、经量过多、贫血、不孕等症状,影响患者身心健康[1],此时需要干预治疗。临床上经常使用口服药物以及手术方法治疗,药物治疗短期疗效确切,但停药后子宫肌瘤体积可恢复至治疗前大小[2];手术治疗对患者创伤较大[3],且会影响患者的内分泌功能。因此,更多的患者希望能在保留子宫的基础上得到有效的治疗。目前较常用的微创治疗方法有高强度聚焦超声(high intensity focused ultrasound,HIFU)治疗[4]、子宫动脉栓塞[5]、消融治疗[6]等,这些治疗方法均已在临床应用中取得了良好疗效。超声引导下聚桂醇硬化治疗子宫肌瘤是一种新的保留子宫的治疗方法,能显著缩小瘤体体积,改善患者的临床症状[7-8]。本研究旨在评估超声引导下经皮聚桂醇硬化治疗方法在症状性子宫肌瘤术后1~2个月中的疗效。
资料与方法
一 对象
选取2017年1月至2019年6月在杭州市肿瘤医院接受经皮聚桂醇硬化治疗的症状性子宫肌瘤患者63例纳入研究并对其资料进行分析。纳入的症状性子宫肌瘤患者的主要症状为月经过多或月经期延长、痛经、压迫症状(如尿频、便秘等)。患者年龄(39.9±6.1)岁(19~49岁)。纳入标准:(1)经磁共振成像和超声检查诊断为子宫肌瘤;(2)患者至少出现以下一项症状:月经增多、月经周期改变、不规则出血、腹痛、尿频或便秘等;(3)对药物治疗无效;(4)肌瘤剔除术后复发拒绝再次手术治疗或不适宜手术治疗。排除标准:(1)有生殖器恶性肿瘤病史;(2)有严重的凝血功能障碍;(3)无安全的经皮穿刺路径(病灶与肠管、膀胱、大血管等重要器官粘连且无法分开者)。本研究经杭州市肿瘤医院医学伦理学委员会批准,患者术前均签署知情同意书。
二 仪器设备与方法
1.仪器:超声诊断仪使用意大利EsaoteMyLab Classc型和MyLab 90型彩色多普勒超声诊断仪,CA541凸阵探头,探头频率为2.0~5.0 MHz,配置超声造影成像软件。穿刺针为日本八光19G介入穿刺针(PTC针),针长200 mm。造影剂为意大利Bracco公司生产的注射用六氟化硫微泡注射液(SonoVue?),用5 ml生理盐水稀释后,振荡摇匀后抽吸2.4 ml微泡混悬液,经肘静脉快速团注,再用5 ml生理盐水冲洗留置针。硬化剂为聚桂醇注射液(10 m1:0.19,国药准字H20080445,天宇制药公司),化学名称:聚氧乙烯月桂醇醚。
2.术前检查:所有患者术前均经阴道及经腹部超声检查,记录瘤体数目、大小、位置和内部回声情况,应用彩色多普勒血流成像(color Dopplerflow imaging,CDFI)观察瘤体内部和周围血供情况,参照Alder血供分级[9]:0级,肌瘤内未见明显血流信号;Ⅰ级,肌瘤内见少量点棒状血流信号;Ⅱ级,肌瘤内见数条短棒状血流信号;Ⅲ级,肌瘤内见丰富血流信号或血管交织成网状。然后行超声造影检查,观察病灶血流灌注情况,记录术前瘤体最大直径并测算瘤体体积。
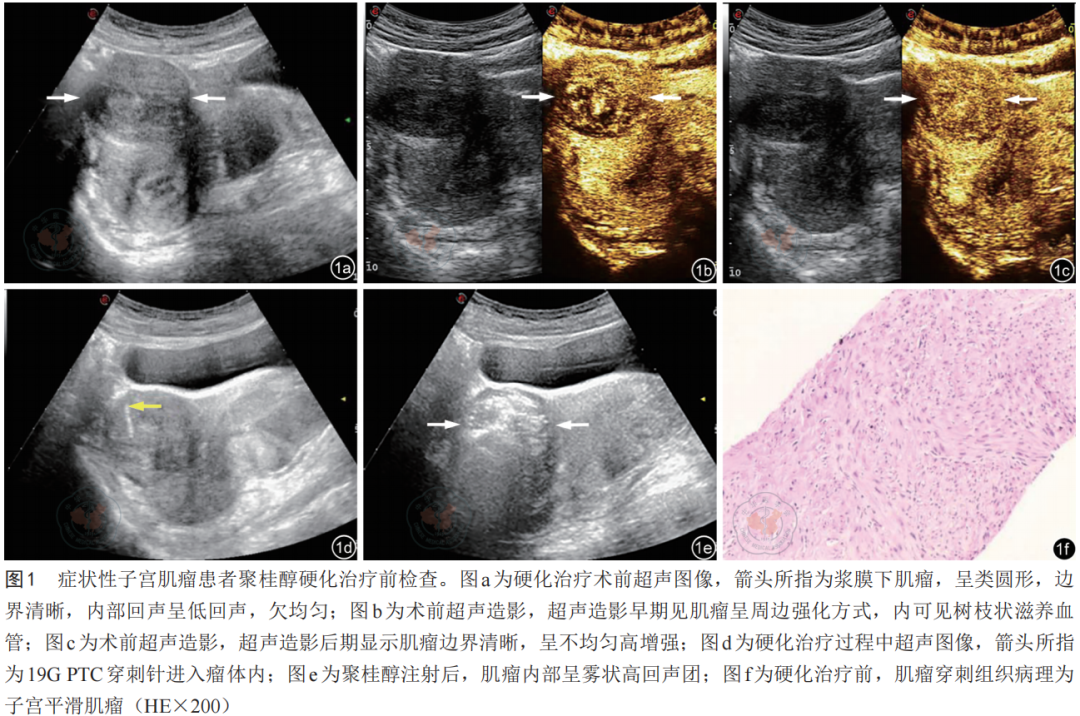
3.治疗方法:本组病例均经皮经腹部穿刺途径操作,采用瘤内与假包膜下相结合的注药方法,术前排空膀胱,取平卧位,根据肌瘤位置及血供特点选择合适的穿刺路径,进针过程中应注意避开膀胱、肠管及大血管等重要器官,以免造成不良后果。穿刺点常规消毒铺巾,以2%盐酸利多卡因局部麻醉皮肤、皮下、腹膜,采用19G PTC针进入瘤体内部,先注入1%利多卡因浸润麻醉,然后缓慢转动针体多方向注入聚桂醇原液(注入药液一般剂量为瘤体体积的1/3,并结合肌瘤术前血供),观察药物在瘤体内的弥散情况,缓慢退针至假包膜下继续注射聚桂醇,注射过程中实时观察彩色多普勒血流情况并引导药物注射,直至药物弥散至整个肌瘤区域且瘤内血流消失,肌瘤呈雾状高回声团(图1)。术中密切监测患者的血压、心率和呼吸等生命体征。术后即刻使用超声造影评估其有效性,对于增强区域,即刻进行聚桂醇补充注射治疗。当瘤体内显示无造影剂灌注,则结束手术。术后超声全面扫查盆腔,了解有无出血或较治疗前有无盆腔积液增加。
4.随访:术后1、3、6、12个月对患者进行随访,行二维灰阶超声、CDFI及超声造影检查,观察瘤体内部回声变化情况、瘤体内部灌注情况、瘤体最大直径变化和体积缩小率。子宫肌瘤体积(V)根据以下公式计算:V=长×宽×高×0.52。瘤体缩小率(fibroid shrinkage rate,FSR)=(V术前-V随访时)/V术前×100%。通过症状严重程度评分(symptom severity score,SSS)评估临床改善情况,共包括8项内容:经期出血增多,有血块,月经周期不规律,月经持续时间不规律,下腹部胀痛,白天尿频,夜间尿频,疲劳。症状严重程度得分越高,表明症状严重程度越高。SSS=(原始评分-8)/32×100。记录术中及术后发生的不良反应,分级情况参照据国际介入放射治疗协会(Society of Interventional Radiology,SIR)[10]并发症分类标准,分为A~F共6级:A级,无需治疗,无不良后果;B级,有简单的治疗、观察,无不良后果;C级,有必要的住院治疗,住院时间≤48 h;D级,有重要的治疗,护理等级增加,住院时间>48 h;E级,永久性后遗症;F级,死亡。
5.分组:(1)根据CDFI分级对子宫肌瘤进行分组。(2)根据子宫肌瘤术前肌瘤最大直径分为直径<3 cm组、3~5 cm组和>5 cm组。(3)根据瘤体类型,分为浆膜下肌瘤组、肌壁间肌瘤组和黏膜下肌瘤组。比较治疗后12个月各组FSR的差异。
三 统计学分析
采用SPSS 23.0统计学软件进行统计学分析。通过正态性检验,本组数据呈非正态分布,计量资料用M(QR)表达,对不同类型、不同血供、不同大小的子宫肌瘤体积变化进行分析,多个独立样本用H检验,组间两两比较采用秩和检验,显著性水平均为α=0.05。P<0.05为差异有统计学意义。
结果
一、并发症发生情况
本组病例所有患者均顺利完成聚桂醇硬化治疗,无肠穿孔等严重并发症发生。术中及术后19例(30.1%,19/63)患者出现不良反应,均为SIR A类,包括术中出现轻中度腹痛11例(轻度疼痛5例,中度疼痛6例),持续10~30 min,术后卧床休息40 min~1 h后均自行缓解;术后1~2 d出现低热4例,体温均低于38.5℃,考虑为药物吸收热,无需处理,持续2~5 d后患者体温恢复正常;术后出现恶心4例,术后患者自觉症状消失,未予处理。SIR B-F类患者无不良反应发生。
二、治疗前后超声造影情况
治疗前63例瘤体超声造影均呈高增强,其中41例呈不均匀性增强,22例呈均匀性增强。术后1个月超声造影随访中,38例出现了不同程度的增强,其中23例肌瘤呈边缘局灶性增强,15例肌瘤呈弥漫性增强或“地图状”增强,对此15例肌瘤进行了二次聚桂醇治疗。
三、随访疗效
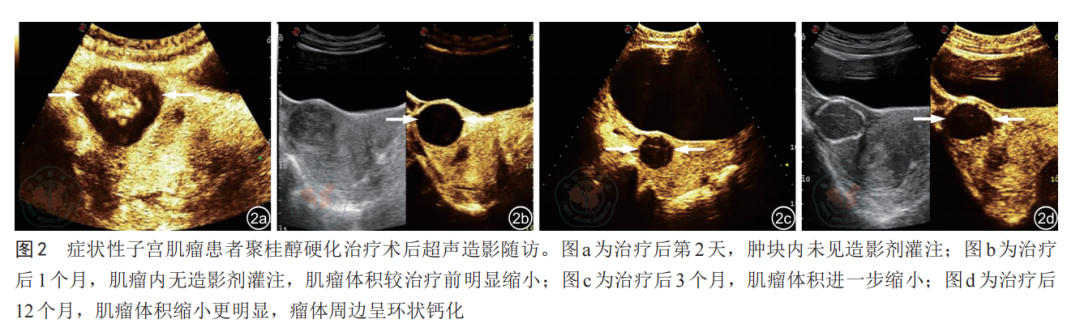
63例瘤体硬化治疗术后呈持续缩小趋势(图2),术后1、3、6、12个月的FSR中位数分别为16.98%、51.69%、68.07%、80.83%,各随访时间点与术前进一步两两比较显示:治疗后1个月与术前比较,肌瘤最大直径、肌瘤体积、SSS均降低,但差异均无统计学意义(P均>0.05),术后3、6、12个月与术前比较,肌瘤最大直径、肌瘤体积、SSS均呈显著下降趋势,差异均具有统计学意义(P均<0.001,表1)。
四、瘤体血供对疗效的影响
根据CDFI分级将子宫肌瘤分为3组,Ⅰ级血供组6例,Ⅱ级血供组19例,Ⅲ级血供组38例。治疗后12个月,Ⅲ级血供组FSR最低,Ⅰ级血供组FSR与Ⅱ级血供组相近。两两比较显示:Ⅰ级血供组与Ⅱ级血供组之间比较,差异无统计学意义(P>0.05),Ⅲ级血供组低于Ⅰ级血供组和Ⅱ级血供组,差异均存在统计学意义(P均<0.05,表2)。
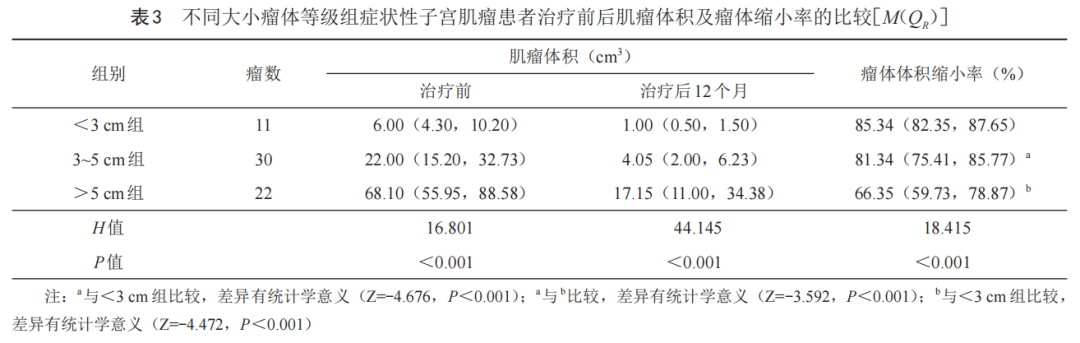
五、瘤体大小对疗效的影响
根据术前肌瘤最大直径分为3组,其中直径<3 cm组11例,3~5 cm组30例,>5 cm组22例。治疗后12个月,不同大小肌瘤组间FSR比较:<3 cm组>3~5 cm组>5 cm组,差异有统计学意义(P<0.05)。两两比较显示:<3 cm组与3~5 cm组比较,<3 cm组与>5 cm组比较,3~5 cm组与>5 cm组比较,差异均有统计学意义(P均<0.05,表3)。
六、瘤体类型对疗效的影响
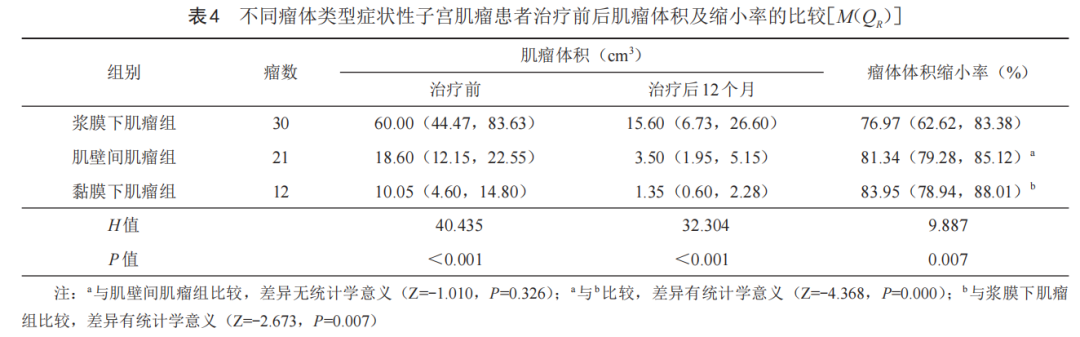
根据瘤体类型分为3组,浆膜下肌瘤30例,肌壁间肌瘤21例,黏膜下肌瘤12例。治疗后12个月,不同类型肌瘤间瘤体FSR比较:黏膜下肌瘤组>肌壁间肌瘤组>浆膜下肌瘤组,差异有统计学意义(P<0.05)。两两比较显示:浆膜下肌瘤组与黏膜下肌瘤组比较,差异具有统计学意义(P<0.05);浆膜下肌瘤组与肌壁间肌瘤组比较,差异无统计学意义(P>0.05);黏膜下肌瘤组与肌壁间肌瘤组比较,差异有统计学意义(P<0.05,表4)。
讨论
子宫肌瘤注射药物硬化治疗作为一种新的保留子宫的微创介入治疗方法,其基本原理是向瘤体内置入带有针芯的PTC穿刺针,拔出针芯后向肌瘤内直接注入硬化剂,使肌瘤组织凝固,造成肌瘤组织的坏死。硬化剂种类繁多,目前应用较多的主要有传统硬化剂无水乙醇和新型硬化剂聚桂醇2种。无水乙醇疗效确切,价格较为低廉,但其注射时常引起下腹刺激性疼痛,少数患者出现酗酒样反应,并有肝肾功能损害的可能,因此限制了其注射用量,影响其疗效,导致治疗的依从性降低[7]。聚桂醇是一种新型硬化剂,属于聚氧乙烯月桂醇醚类化合物,是国际公认的、目前应用较为广泛的硬化治疗药物,主要用于曲张静脉的硬化治疗,近年来将其作为新型硬化剂在治疗囊性及实体肿瘤中取得良好的疗效[8,11]。聚桂醇为醚类化合物,因此,在注射区局部组织内可以起到轻微的麻醉作用,可有效减轻术后的局部疼痛,增加了患者对此项治疗的耐受性[12]。有文献[13]将无水乙醇与聚桂醇2种硬化剂治疗子宫肌瘤的并发症作了比较,结果显示不良反应发生率无水乙醇组(80.0%)明显高于聚桂醇组(13.3%)。本组病例中出现轻度疼痛5例,中度疼痛6例,分析这些病例,术前瘤体直径均较大,为了达到治疗彻底目的,加大了聚桂醇用量而引起腹痛,术后未给予用药处理,疼痛自行缓解。出现术后低热4例,体温均低于38.5℃,考虑为药物吸收热所致。
超声引导下聚桂醇硬化治疗子宫肌瘤穿刺途径主要有经皮和经阴道,本研究中所有患者均采用经皮穿刺途径,经皮穿刺相对于经阴道穿刺,穿刺针的可控性更高,穿刺途径相对更加安全,且可以减少盆腔感染的机会。超声造影能够对病灶血流灌注情况进行实时的动态反映,且能够更为清晰、准确地呈现病灶边缘状况,因此,术前及随访过程中应用超声造影方法不仅可以评估肌瘤血供特点,更利于选择合适的穿刺路径及布针方法,而且可以更准确地测量瘤体大小。由于子宫肌瘤由致密漩涡状排列的平滑肌组织和纤维结缔组织构成,导致单纯瘤内注射聚桂醇阻力较大,难以在瘤内弥散均匀;由于肌瘤的膨胀性生长,压迫周围正常肌层形成假包膜,其内有丰富的、放射状分布的血管网,使包膜与瘤体之间质地疏松,包膜注射法推注阻力小,易于硬化剂沿着包膜均匀弥散,直接作用于肌瘤假包膜血管网周围,压迫并阻断肌瘤血供,因此,本研究采用瘤内与假包膜下相结合的注药方法以提高治疗疗效。术后12个月随访,瘤体FSR中位数达80.83%。随着随访时间延长,瘤体体积逐渐缩小,患者临床症状也在逐步减轻,SSS中位数从术前28.13分下降至9.38分,也证实了子宫肌瘤硬化可以有效缓解患者临床症状,与周霞等[14]研究结论一致。在术后1个月超声造影随访中,有38例瘤体出现了不同程度的增强,其中23例肌瘤呈边缘局灶性增强,该部分肌瘤在后期随访超声造影检查时显示为呈局灶性增强,瘤体体积随随访时间延长而逐渐缩小;15例肌瘤呈弥漫性增强或“地图状”增强,且该15例患者瘤体缩小不明显,提示治疗无效,进行了二次硬化治疗,随访结果显示经再次硬化治疗后瘤体均存在不同程度缩小,其中9例瘤体超声造影后期呈无造影剂灌注,余6例超声造影呈局灶性增强。本研究显示,Ⅲ级血供组和术前瘤体最大直径>5 cm组瘤体缩小率分别明显低于其他组,浆膜下肌瘤往往体积较大且假包膜下血供较为丰富,各瘤体类型间比较结果也显示浆膜下肌瘤瘤体缩小率低,结合需要进行二次硬化治疗的15例患者情况,说明肌瘤体积大小和血供丰富程度与聚桂醇硬化治疗的疗效之间有很强的相关性,瘤体越大,聚桂醇越难以弥散完全及弥散均匀,且子宫肌瘤较大时通常瘤体内部血供较为丰富,而瘤体内血供丰富,容易降低聚桂醇的有效浓度,疗效越差。因此,对于体积较大且血供丰富的肌瘤,建议进行分次治疗以达到使肌瘤彻底坏死的效果;而肌瘤较小时,硬化剂的弥散效果较好,一次硬化治疗即可达到治愈效果。
综上所述,超声引导下经皮聚桂醇硬化治疗对于症状性子宫肌瘤患者可显著减少肌瘤体积,改善与肌瘤相关的症状,是一种安全、有效的治疗方法,但对>5 cm、血供丰富或浆膜下肌瘤疗效欠佳。本次研究样本量较小且随访时间尚短,对于大样本量的病例及长期疗效的评估还需积累更多的经验。


